1. Định nghĩa
Đái tháo đường thai kỳ là tình trạng rối loạn dung nạp glucose, được phát hiện trong ba tháng giữa hoặc ba tháng cuối của thai kỳ ở thai phụ không mắc sẵn đái tháo đường týp 1 hoặc 2.
Đái tháo đường thai kỳ nếu không được chẩn đoán và điều trị sẽ gây nhiều biến chứng cho cả mẹ và thai nhi: trong thời kỳ mang thang, ngay sau để và lâu dài về sau.
Vì vậy, tất cả các thai phụ trong quá trình mang thai cần được sàng lọc và chẩn đoán đái tháo đường thai kỳ, đặc biệt là ở nhóm thai phụ có nguy cơ cao.
2. Tần suất đái tháo đường thai kỳ
Theo các nghiên cứu, khoảng 15% phụ nữ có thai có thể mắc đái tháo đường thai kỳ trên thế giới. Chủng tộc người châu Á có tỷ lệ mắc cao hơn các chủng tộc khác. Ở Đông Nam Á: 7,6% ở thai phụ có nguy cơ thấp, 31,5% ở thai phụ có nguy cơ cao.
Tần suất đái tháo đường thai kỳ cùng với đái tháo đường týp 2 ngày càng tăng.
3. Thời điểm chẩn đoán
|
Sản phụ nguy cơ
|
Đặc điểm
|
Khuyến cáo thời điểm khám
|
|
Cao
|
- Gia đình có người bị đái tháo đường.
- Tiền sử đẻ con to, đái tháo đường thai kỷ trước đó
- Có đường trong nước tiểu.
|
Tầm soát ngay lần đầu đi khám thai. Nếu không bị đái tháo đường thì tầm soát lại vào tuần thứ 24 – 28.
|
|
Trung bình
|
Không thuộc nhóm nguy cơ cao và thấp
|
Tầm soát vào tuần thứ 24 – 28 của thai kỳ.
|
|
Thấp
|
- Chủng tộc ít nguy cơ
- Gia đình không có ai bị đái tháo đường.
- Tuổi dưới 25.
- Cân nặng trước có thai và tăng cân khi mang thai bình thường (tăng 9-12kg).
- Không có tiền sử đái tháo đường thai kỳ.
- Không có tiền sử sản khoa xấu.
|
Không cần sàng lọc
|
4. Cơ chế bệnh sinh
4.1 Hiện tượng kháng insulin và bất thường tiết insulin
Khi có thai, nhau thai mẹ tiết ra Lactogen, Estrogen, Prolactin gây ra hiện tượng tăng tiết insulin và kháng insulin. Nồng độ các hormone tăng dần, đạt đủ lớn để gây bệnh ở tuần thứ 24 – 28 thai kỳ.
4.2 Ảnh hưởng của Glucose máu lên sự phát triển của thai
Ba tháng đầu thai kỳ: Đây là giai đoạn hình thành các cơ quan, khi đường máu mẹ tăng sẽ làm tăng nguy cơ xuất hiện các dị tật bẩm sinh.
Ba tháng giữa thai kỳ là giai đoạn phát triển và trưởng thành của các cơ quan, đặc biệt là não bộ của thai. Khi có ceton trong máu của mẹ sẽ ảnh hưởng lên trí tuệ của đứa trẻ về sau.
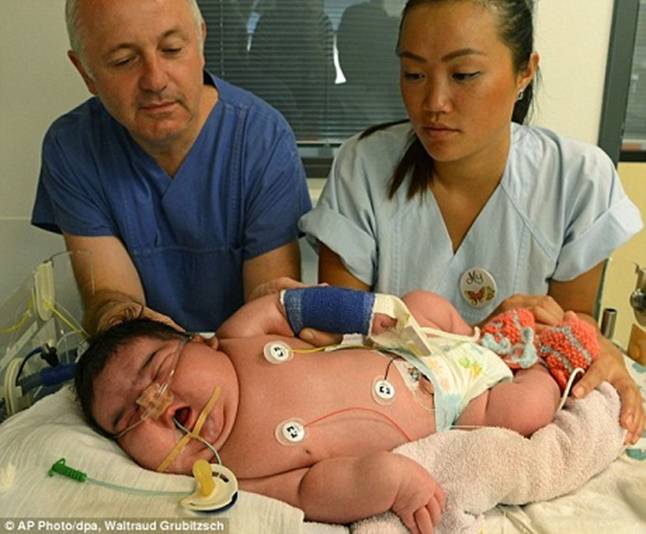
Ba tháng cuối: Đường máu mẹ tăng làm tăng đường máu của con sẽ kích thích tụy thai tăng sản xuất insulin gây thai to.
5. Hậu quả
5.1. Đối với mẹ
* Hậu quả trước mắt gây ra:
- Tăng huyết áp, nhiễm độc thai nghén.
- Đa ối
- Sảy thai, thai lưu, đẻ non…
- Nhiễm trùng tiết niệu.
- Chấn thương tầng sinh môn, vết mổ rộng do thai to.
* Hậu quả lâu dài:
- Đái tháo đường týp 2
- Tăng nguy cơ bị đái tháo đường thai kỳ ở những lần có thai sau.
- Đái tháo đường týp 2.
5.2 Đối với thai nhi và trẻ sơ sinh
* Hậu quả trước mắt gây ra:
- Thai to.
- Thai chậm phát triển trong tử cung.
- Suy hô hấp ở trẻ sơ sinh do bệnh màng trong.
- Tăng tỷ lệ tử vong ở trẻ sơ sinh.
- Hạ đường huyết trong những ngày đầu sau đẻ, hạ calci máu, đa hồng cầu, tăng Billirubil máu.
- Dị tật bẩm sinh: tim mạch, thần kinh.
- Chấn thương khi đẻ hoặc mổ lấy thai to.
* Hậu quả lâu dài:
- Đứa trẻ nguy cơ béo phì.
- Kém phát triển trí tuệ
- Có nguy cơ mắc đái tháo đường týp 2.

6. Kế hoạch theo dõi
Theo dõi người bệnh đái tháo đường thai kỳ cần có sự phối hợp của nhiều chuyen khoa: sản, dinh dưỡng, nội tiết, nhi nhằm mục tiêu giảm tỷ lệ tai biến cho mẹ, thai nhi và trẻ sơ sinh.
|
Kế hoạch theo dõi
(Theo chuyên khoa nội tiết)
|
|
Ngay khi chẩn đoán
|
Khám nội tiết, hướng dẫn ăn uống, luyện tập, theo dõi
|
32 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết, siêu âm thai
|
|
12 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết
|
34 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết
|
|
16 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết
|
36 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết, siêu âm thai
|
|
20 tuần
|
Khám nội tiết, có sổ theo dõi đường huyế, HbA1c, siêu âm thai
|
37 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết, siêu âm thai – dự kiến cân nặng.
|
|
24 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết
|
38 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết, HbA1c
|
|
28 tuần
|
Khám nội tiết, có sổ theo dõi đường huyết, siêu âm thai
|
38 – 40 tuần
|
Không đẻ sớm trước: 38 tuần nếu điều trị insulin tốt; 40 tuần nếu điều chỉnh chế độ ăn
|
* Lịch khám theo chuyên khoa Sản:
- 4 tuần/1 lần, những tuần cuối: 1-2 tuần/lần
- Các xét nghiệm cần làm: Tổng phân tích tế bào máu, sinh hóa máu, Siêu âm thai, đếm cử động thai, chọc dò dịch ối (test không đả kích, test gắng sức gây co cơ nếu có điều kiện).
* Thời gian đẻ
- Chuyển dạ tự nhiên, đẻ thường theo sinh lý.
- Kiểm soát đường huyết kém, tiền sử sảy thai có thể sinh sớm để tránh tử vong cho thai.
- Không đẻ sớm trước: 38 tuần nếu điều trị insulin tốt; 40 tuần nếu điều chỉnh chế độ ăn.
* Đường đẻ
- Không chỉ định mổ thường quy.
- Cân nặng thai dự kiến ≥ 4000g thì mổ.
7. Kết luận
Đái tháo đường thai kỳ nếu không được chẩn đoán và điều trị kịp thời mang đến nhiều biến chứng cho cả mẹ, thai nhi, trẻ sơ sinh trong thời kỳ mang thai, sau đẻ. Các biến chứng đều có thể dự phòng được nếu kiểm soát đường huyết tốt, do đó việc chẩn đoán và điều trị kịp thời là rất quan trọng.
Hiện nay, bệnh viện đa khoa tỉnh Tuyên Quang dưới sự giúp đỡ của khoa Nội tiết – Đái tháo đường Bệnh viện Bạch Mai đã triển khai khám, sàng lọc, tư vấn, điều trị và quản lý bệnh nhân đái tháo đường nói chung và đái tháo đường thai kỳ nói riêng. Chúng tôi đã triển khai nghiệm pháp tăng đường huyết để phát hiện sớm bệnh nhân đái tháo đường, phát hiện đại tháo đường thai kỳ chính xác, được các bác sỹ chuyên khoa Nội tiết tư vấn, hướng dẫn, quản lý bệnh đạt mục tiêu, hiệu quả.

* Vui lòng liên hệ với chúng tôi theo số điện thoại để được tư vấn, hỗ trợ::
- Khoa khám bệnh tự nguyện: 0869565799; 0273814666
- Khoa Nội Tổng hợp: 088855287.
-Thạc sỹ Bác sỹ: Nguyễn Hữu Chức,Trưởng khoa Nội Tổng hợp, SĐT 0977404995.
- Bác sỹ chuyên khoa cấp I: Đoàn Thị Thúy Tình, Phó trưởng khoa Nội Tổng hợp, SĐT 0945736846.
Bài viết: Thạc sỹ - Bác sỹ Nguyễn Hữu Chức (Trưởng khoa Nội Tổng hợp, Bệnh viện đa khoa tỉnh Tuyên Quang)